はじめに:手足に現れた「青いあざ」を見つけたとき
生まれたばかりの赤ちゃんの手首や足首、あるいは肩に、うっすらと青いあざを見つけたとき。「これは何だろう」「お尻の蒙古斑とは違うのだろうか」と不安を感じる親御さんは少なくありません。
「自然に消えますよ」という言葉を聞いて安心する方もいれば、「本当に消えるの?」「いつまで待てばいいの?」という疑問が残る方もいるでしょう。実際、インターネットで検索すると「消える」という情報と「消えないこともある」という情報が混在しており、何を信じてよいのかわからなくなることもあります。
この記事では、異所性蒙古斑(いしょせい・もうこはん)について、最新の医学的エビデンスに基づいて解説します。「消えるのか、消えないのか」という単純な二択ではなく、科学的に何がわかっていて、どのような選択肢があるのかを、0歳児の親御さんが納得できる形でお伝えします。
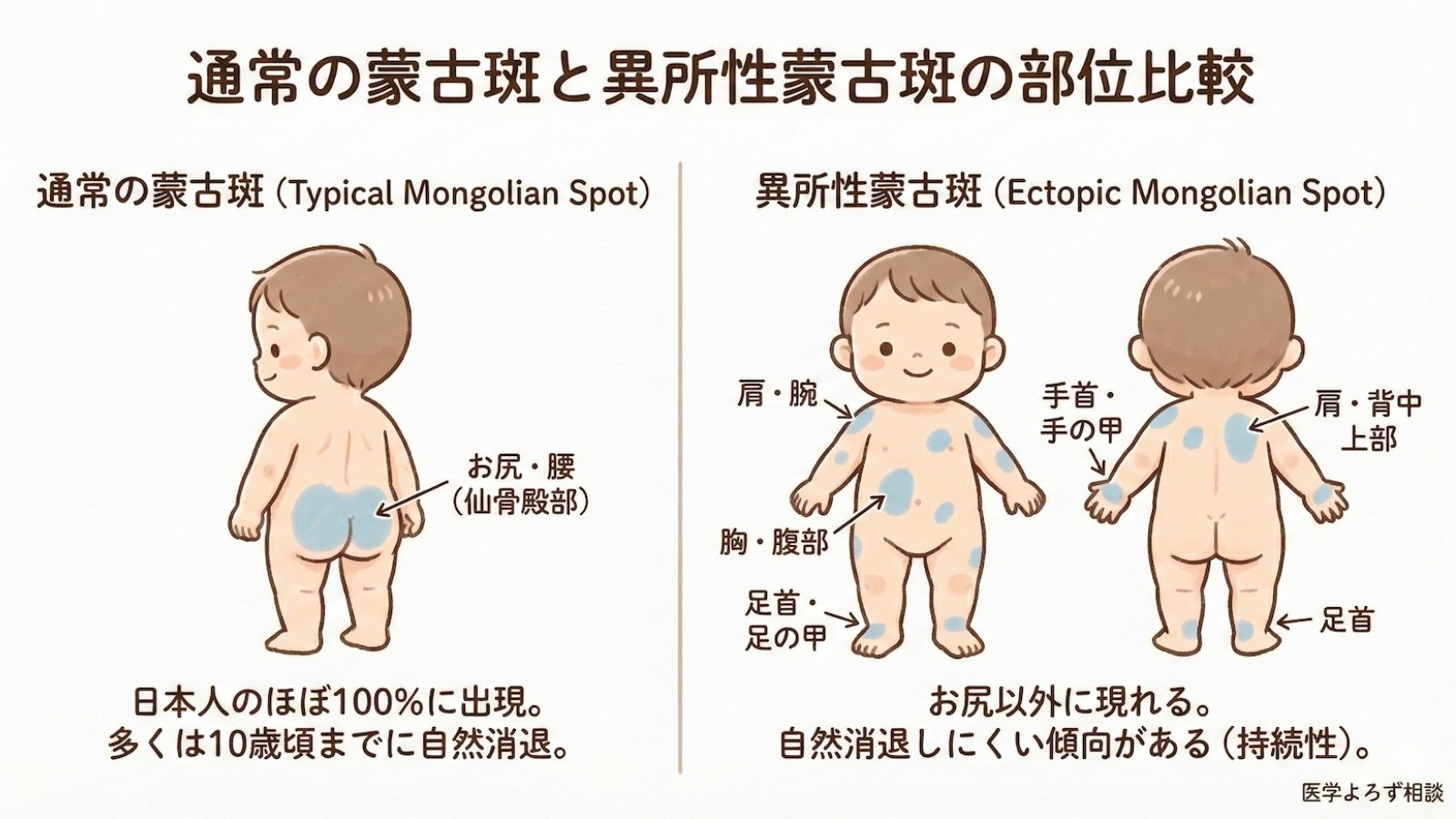
異所性蒙古斑とは何か——「普通の蒙古斑」との決定的な違い
お尻の蒙古斑と何が違うのか
日本人の赤ちゃんのお尻には、ほぼ100%の確率で青いあざが現れます[1]。これが「蒙古斑」(もうこはん)と呼ばれるもので、通常は7〜10歳頃までに自然に消えていきます。
一方、異所性蒙古斑とは、本来蒙古斑が出現する場所(お尻〜腰・背中)以外の部位に現れた蒙古斑のことを指します[1]。具体的には、以下のような部位に見られます:
- 手首、手の甲
- 足首、足の甲
- 肩、腕
- 胸部、腹部
見た目は通常の蒙古斑と同じ青灰色ですが、自然に消えにくいという重要な違いがあります。
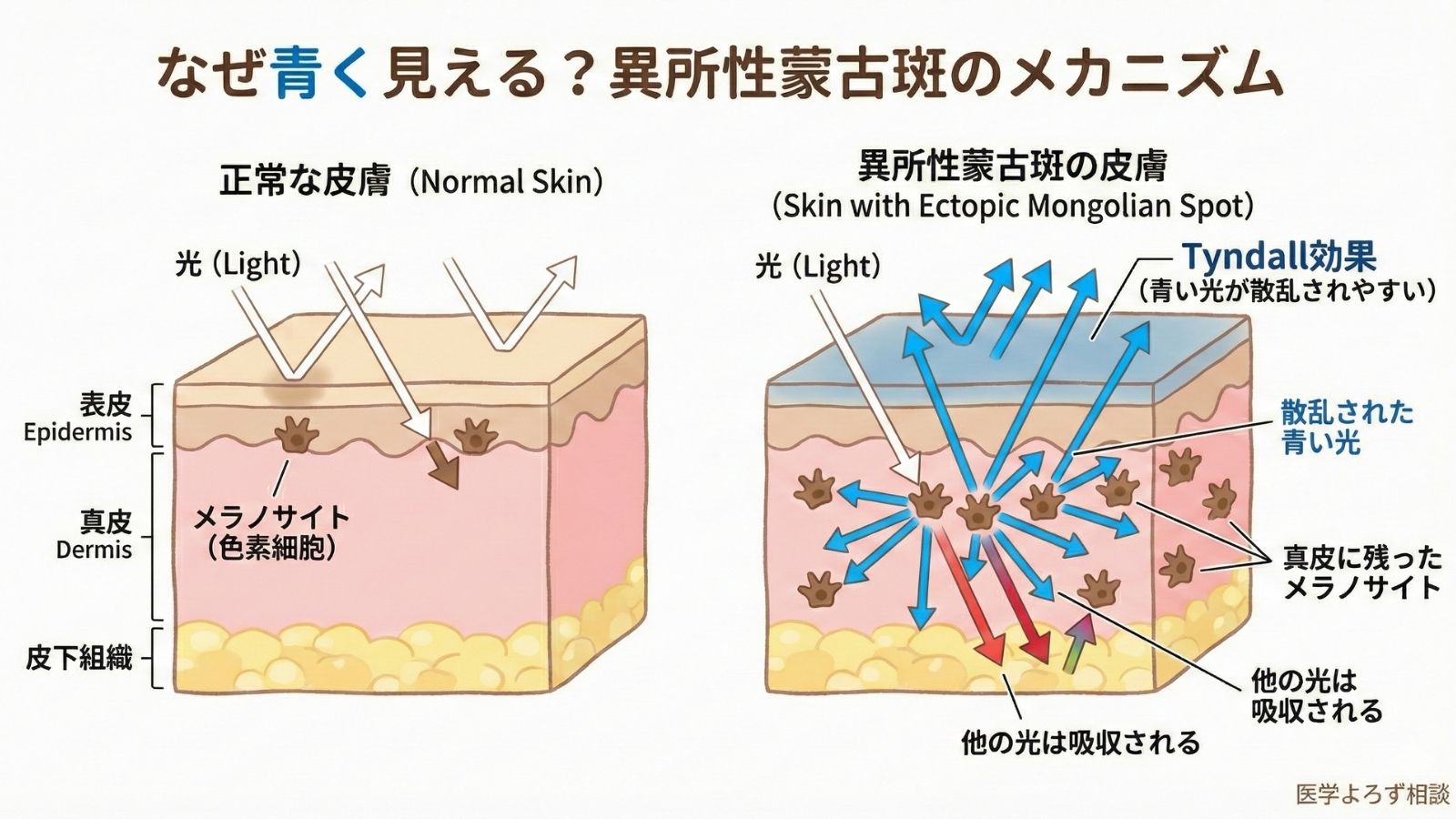
なぜ「青く」見えるのか——メラノサイトとTyndall効果
異所性蒙古斑が青く見える理由を理解するためには、まず「メラノサイト」という細胞について知る必要があります。
メラノサイトは、皮膚の色を決めるメラニン色素を作る細胞です。通常、メラノサイトは皮膚の表面近く(表皮)に存在しますが、蒙古斑では皮膚の深いところ(真皮)にメラノサイトが残っています[1][8]。
ここで重要なのがTyndall効果(チンダルこうか)という光学現象です。これは、光が皮膚を通過する際に、短い波長の光(青色)ほど散乱しやすいという性質のことです[1][8]。
たとえるなら、空が青く見える理由と同じ原理です。太陽光が大気中を通過する際、青い光が散乱されて私たちの目に届きます。同様に、真皮の深い位置にあるメラノサイトのメラニン色素に当たった光のうち、青い成分が散乱されて皮膚表面から見えるため、あざが「青く」見えるのです。
「消えにくい」のはどんなケースか
すべての異所性蒙古斑が残るわけではありません。しかし、以下の特徴がある場合、自然消退しにくいとされています[1][5]:
- 10cm以上の大きさ
- 濃い青色
- 多発性(複数箇所にある)
- 顔面など目立つ部位
日本レーザー医学会誌の総説[5]では、「自然消退は11歳以降期待できず、持続性蒙古斑となる」と指摘されています。つまり、ある程度の年齢を過ぎても残っている異所性蒙古斑は、その後も自然に消える可能性が低いということです。
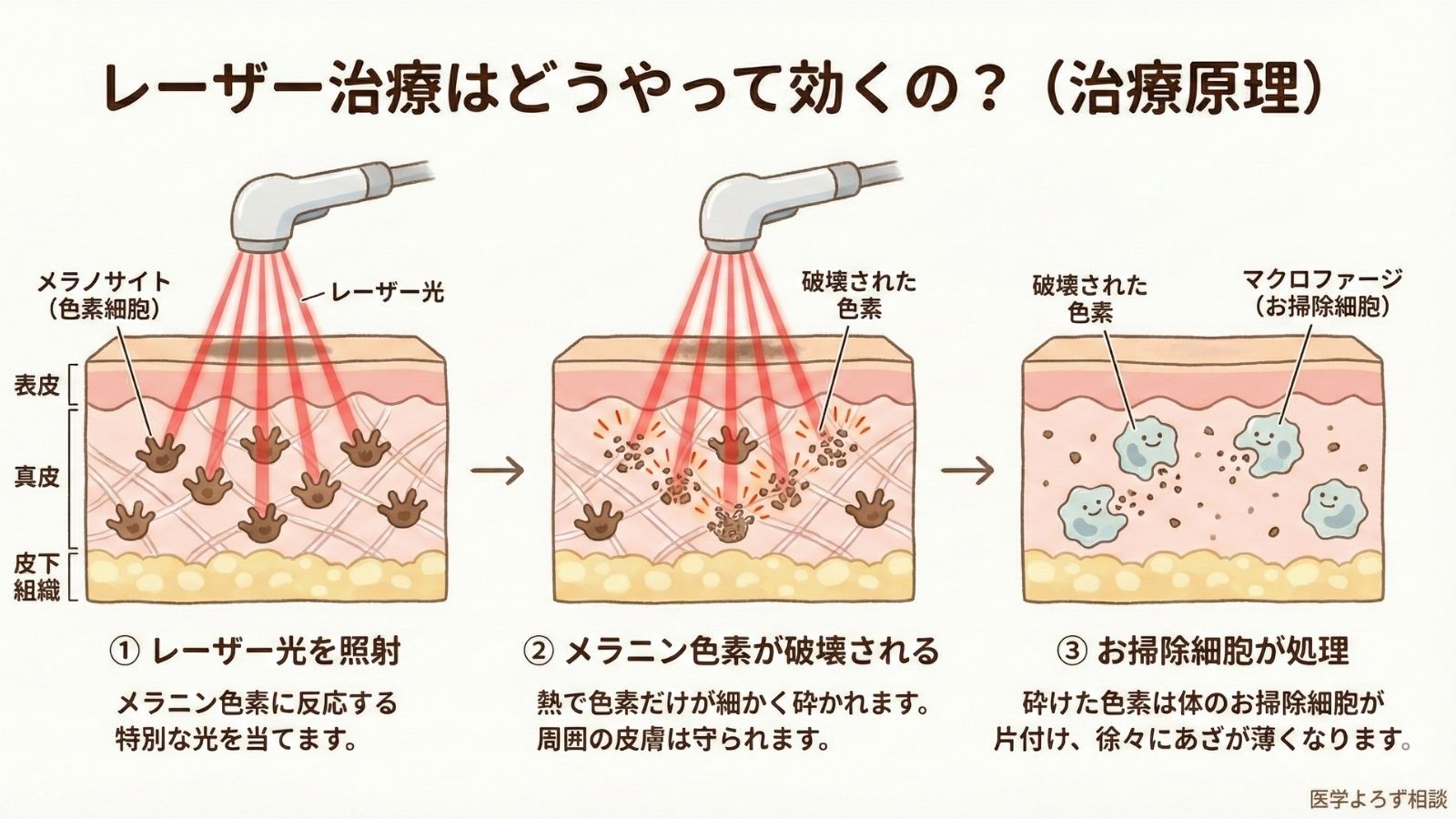
レーザー治療の科学的根拠——「効くのか」を数字で見る
Qスイッチレーザーの原理
異所性蒙古斑の治療に用いられるのは、Qスイッチレーザーと呼ばれるタイプのレーザーです。このレーザーの仕組みを簡単に説明すると:
- 特定の波長のレーザー光がメラニン色素に吸収される
- メラニン色素が瞬間的に加熱され、破壊される
- 破壊された色素はマクロファージ(貪食細胞)に処理される
- 徐々にあざが薄くなる
このプロセスは周囲の正常な皮膚にはほとんど影響を与えないため、選択的かつ安全な治療が可能です[2]。
日本の診療ガイドラインの推奨
形成外科診療ガイドライン2021年版[1]では、異所性蒙古斑に対するQスイッチレーザー治療を以下のように評価しています:
- CQ26「Qスイッチレーザーは異所性蒙古斑の治療に有効か」:推奨グレードC1(行うことを考慮してもよい)
- CQ27「乳幼児期早期の治療は有効か」:推奨グレードC1
ガイドラインでは、Qスイッチルビー・アレキサンドライト・Nd:YAGいずれも有効とし、「治療開始年齢が早いほど治療回数が少なく良好な結果が得られる」と記載しています[1]。
メタアナリシスが示すエビデンス
2021年に発表されたWangらのシステマティックレビュー・メタアナリシス[3]は、57研究・13,417患者を解析した最大規模の研究です。この研究では、太田母斑(異所性蒙古斑と同じ真皮メラノサイトーシスに分類される疾患)に対するレーザー治療の有効性と安全性を以下のように報告しています:
- Qスイッチアレキサンドライトレーザー:有効率92.2%、色素沈着率18.3%
- QスイッチNd:YAGレーザー:有効率88.5%、色素沈着率12.1%
- Qスイッチルビーレーザー:有効率86.7%
- ピコ秒レーザー:有効率94.1%(最も高い)
いずれのレーザーも高い有効性を示しており、ピコ秒レーザーが有効性と安全性のバランスに優れることがわかります[3]。
異所性蒙古斑に特化した研究
2023年に発表されたShinらの研究[4]は、異所性蒙古斑に特化した唯一の比較対照研究として重要です。61例70病変を解析し、以下の結果を報告しています:
- 治療群のメラニン指数減少:156.7±78.4
- 観察群のメラニン指数減少:7.1±62.7(有意差あり、p<0.001)
- Excellent/Complete改善率:約70%
- Excellent改善までの平均治療回数:6.5回
- Complete改善までの平均治療回数:9.6回
この研究は、異所性蒙古斑に対するレーザー治療が「経過観察のみ」と比較して有意に効果的であることを示しています[4]。
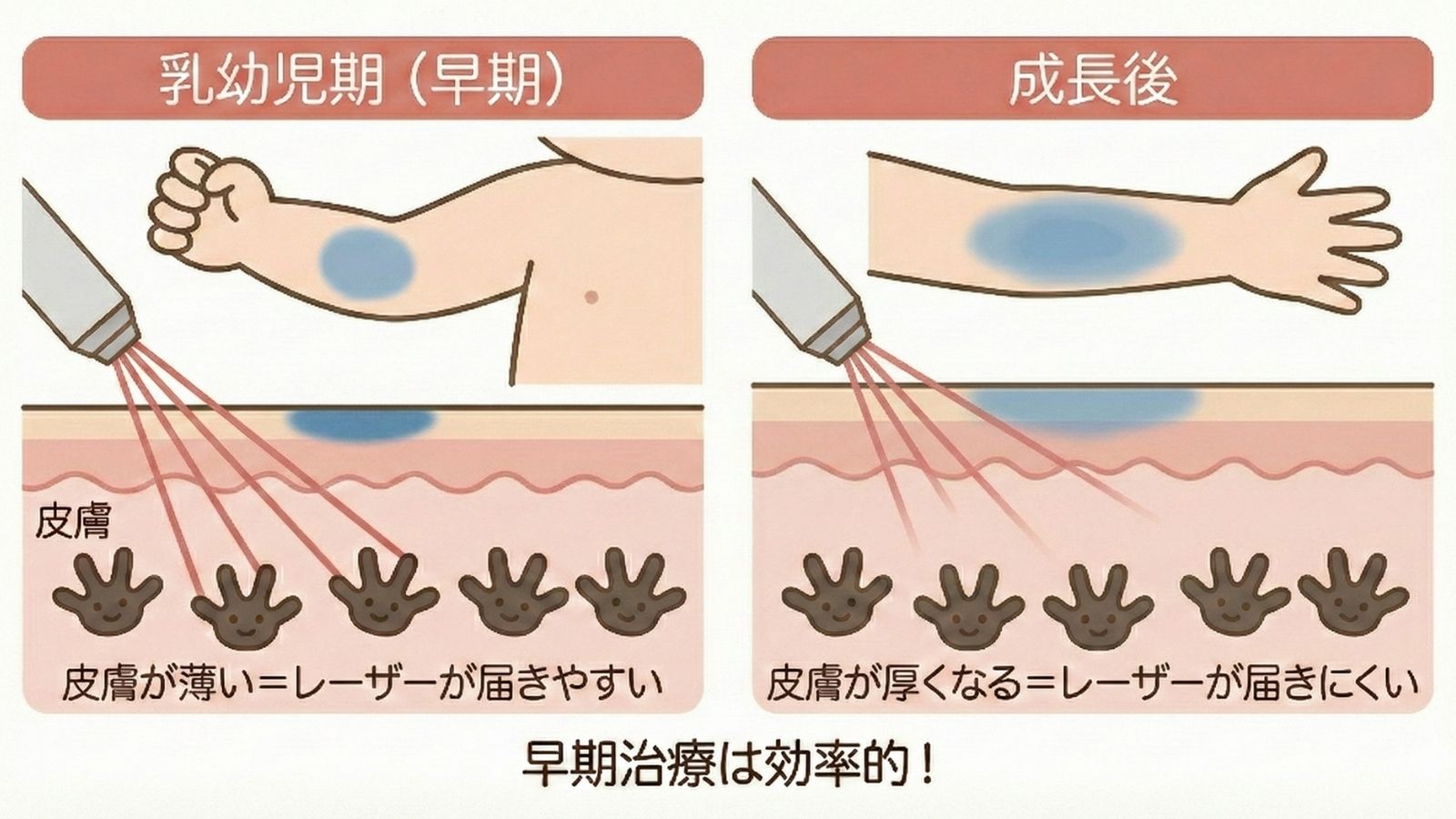
治療のタイミング——なぜ「早期」が推奨されるのか
乳幼児期治療の利点
日本レーザー医学会誌の総説[5]では、乳幼児期からの治療について以下の利点を挙げています:
- 皮膚が薄いため、レーザーがメラノサイトに到達しやすい
- あざの面積が小さいため、治療範囲が限定される
- 治療回数が少なくて済む傾向がある
- 記憶に残りにくい年齢で治療できる
治療回数と間隔
ガイドライン[1]および総説[5]の情報をまとめると:
| 項目 | 詳細 |
|---|---|
| 推奨開始年齢 | 早期が望ましい(0歳台から可能) |
| 治療間隔 | 最低3ヶ月以上 |
| 平均治療回数(Excellent改善) | 約6.5回 |
| 平均治療回数(Complete改善) | 約9.6回 |
| 1回の照射時間 | 数分〜十数分 |
合併症について知っておくべきこと
レーザー治療は安全性の高い治療ですが、以下の合併症が報告されています[3][5]:
- 色素沈着(一時的に茶色くなる):12〜18%程度
- 色素脱失(白くなる):異所性蒙古斑では45〜67%と太田母斑より高い
- 瘢痕形成(傷跡が残る):極めてまれ
特に注意すべきは、異所性蒙古斑は太田母斑より色素脱失の発生率が高いことです。このため、治療の目標は「完全に消す」ことではなく、「ある程度薄くして、残りは自然消退を待つ」という戦略が推奨されます[5]。
費用と保険——知っておくべき制度
保険適用について
異所性蒙古斑のレーザー治療は、健康保険が適用されます。以下のレーザーが保険適用となっています[1]:
| レーザー種類 | 保険適用 | 回数制限 |
|---|---|---|
| Qスイッチルビーレーザー | ○ | 同一部位5回まで |
| Qスイッチアレキサンドライトレーザー | ○ | 制限なし |
| QスイッチNd:YAGレーザー | ○ | 制限なし |
| ピコ秒レーザー | ○ | 制限なし |
治療間隔は3ヶ月以上が必要です。また、3歳未満の乳幼児には乳幼児加算(+2,200点)が適用されます。
費用の目安
| 項目 | 3割負担の場合 |
|---|---|
| 1回の治療費 | 約6,000〜12,000円 |
| 初診料・再診料 | 別途 |
| 麻酔テープ | 数百円 |
こども医療費助成制度
多くの自治体では、こども医療費助成制度により、自己負担がさらに軽減されます。自治体によって対象年齢や助成内容が異なりますので、お住まいの自治体の窓口に確認されることをお勧めします。

知っておきたい関連疾患——広範囲の蒙古斑が示すもの
先天性代謝異常との関連
通常の異所性蒙古斑は良性の皮膚所見ですが、異常に広範囲で濃色の蒙古斑が見られる場合、稀に以下の先天性代謝異常との関連が報告されています[8][9][10]:
- GM1ガングリオシドーシス
- Hurler症候群(ムコ多糖症I型)
- Hunter症候群(ムコ多糖症II型)
- ムコリピドーシス
- Niemann-Pick病
- 色素血管母斑症(Phakomatosis pigmentovascularis)
なぜ代謝異常と関連するのか——Hanson仮説
2003年にHansonらが提唱したメカニズム仮説[10]によると、以下のような機序が考えられています:
- リソソーム蓄積症では、GM1やヘパラン硫酸などの代謝産物が蓄積する
- これらの蓄積物質がTrkA受容体(神経成長因子受容体)に結合する
- 神経成長因子(NGF)シグナル経路が撹乱される
- メラノサイトの表皮への正常な移動が阻害される
- 結果として、真皮にメラノサイトが残存する(蒙古斑の形成)
いつ疑うべきか
以下の特徴がある場合は、小児科医に相談することを検討してください:
- 全身の広範囲にわたる濃い蒙古斑
- 蒙古斑以外の症状(発達の遅れ、肝脾腫、骨格異常など)
- 家族歴に代謝異常がある
ただし、これらの疾患は極めてまれであり、異所性蒙古斑があるからといって過度に心配する必要はありません。通常の新生児マススクリーニングでも一部は検出可能です。
現在のエビデンスの限界
医学的誠実さのために、現時点でまだ明確な答えが出ていない点を挙げておきます:
- どの程度の異所性蒙古斑が自然消退し、どの程度が持続するかの予測モデルはまだ確立されていない
- 最適な治療開始年齢の具体的な数値(「早期が良い」ことはわかっているが、「何歳が最適か」は明確でない)
- Qスイッチレーザーとピコ秒レーザーの長期的な比較データが不足している
- 異所性蒙古斑に限定したシステマティックレビュー・メタアナリシスがない(太田母斑からの外挿が主流)
実践チェックリスト:0歳児の親御さんができること
まず確認すること
- あざの場所:お尻・腰以外にある → 異所性蒙古斑の可能性
- あざの大きさ:10cm以上か
- あざの色調:濃い青色か
- あざの数:複数箇所にあるか
- 写真記録:定期的に同じ条件で撮影し、変化を記録
受診のタイミング
- 1歳までに一度、形成外科または皮膚科を受診し、治療の必要性を相談
- 乳幼児健診(3〜4ヶ月、6〜7ヶ月)で小児科医に異所性蒙古斑を見せ、意見を聞く
- あざが濃くなった、範囲が広がったと感じたら早めに受診
受診先の選び方
- 形成外科:レーザー治療の専門
- 皮膚科:レーザー治療を行っている施設
- 小児科:まず相談、必要に応じて紹介
おわりに:判断の4つの軸
異所性蒙古斑に対して「治療するか、経過観察するか」を判断する際、以下の4つの軸で考えると整理しやすくなります:
- お子さんの異所性蒙古斑の特徴(場所、大きさ、色調、数)
- 持続リスク因子の有無
- 治療のメリットとデメリット(効果、合併症、費用、通院の負担)
- ご家族の価値観(見た目をどの程度重視するか)
もし判断に迷われる場合は、形成外科や皮膚科の専門医に相談することをお勧めします。専門医は、お子さんの状態を診察した上で、「経過観察でよい」のか「治療を検討した方がよい」のか、具体的なアドバイスをしてくれるはずです。
そして、どのような選択をされても、親御さんがお子さんのために考え抜いた結論であれば、それが最善の選択です。
本日のまとめ
- 異所性蒙古斑の本質:お尻以外の部位に現れた蒙古斑で、通常の蒙古斑より自然消退しにくい
- レーザー治療の根拠:形成外科診療ガイドラインで推奨グレードC1、メタアナリシスで有効率86〜94%
- 早期治療の利点:皮膚が薄く治療効率が高い、治療回数が少ない
- 保険適用:健康保険が適用され、こども医療費助成制度も利用可能
- 合併症:色素脱失のリスクがあるため、「完全消去」より「段階的改善」が現実的な目標
- 受診の目安:1歳までに一度、形成外科または皮膚科で相談を
関連記事:
- 赤ちゃんの頭の形が気になったら——位置的斜頭症の最新エビデンス
- SIDS(乳幼児突然死症候群)〜10個のエビデンスに基づいた予防的アプローチ〜
- 子どもの身長、親にできること——家庭・医療・未来の科学で考える成長戦略
